В нашей стране, где забота о людях лежит в основе государственной политики, здравоохранению уделяется первостепенное внимание. Акцент делается на применение новых, сложных, уникальных методов оказания медицинской помощи, которые основаны на современных достижениях медицинской науки и техники и имеют высокую клиническую эффективность. О том, как новации в медицине помогают спасать жизни и здоровье жителей нашей области, расскажем в новом проекте «Высокие технологии и здоровье».
В отделении травматологии и ортопедии областной детской клинической больницы каждый год получают помощь сотни юных пациентов. Для многих из них благодаря профессионализму медиков, а также использованию ими современных технологий и собственных методик и разработок это спасение в полном смысле слова.
Особый случай
Почти семь часов работы двух бригад в операционной областной детской больницы и еще порядка двух десятков хирургических вмешательств понадобилось для спасения пятилетнего мальчика.
Резонансное ДТП произошло сентябрьским вечером в одном из райцентров: пятилетний мальчик оказался под колесами автомобиля. В районной больнице, куда его доставили по «скорой», на КТ диагностировали переломы бедер обеих ног. Травмы тяжелые, и местные врачи связались со специалистами областной детской больницы. Из Гродно за пациентом срочно послали реанимобиль. Ранним утром он уже был в отделении анестезиологии и реанимации главной детской клиники области, а вскоре и в операционной.
Практически с первых минут после поступления и до настоящего времени работой команды медиков по спасению жизни и здоровья мальчика руководит главный врач детской больницы Александр Козич. От него узнаю, что дежурный травматолог Александр Чилимцев сразу обратил внимание на измененный цвет стопы правой ноги юного пациента и отсутствие пульсации на артерии. А это означало вероятность повреждения сосудов и требовало самых экстренных действий. КТ-диагностика с контрастированием подтвердила: серьезно пострадали не только бедренные кости, но и бедренная артерия.

В операционную срочно вызвали сосудистого хирурга из университетской клиники. Дежуривший по санавиации Александр Труханов в свою очередь связался с заведующим кафедрой хирургии №1 медуниверситета профессором Николаем Иоскевичем. Два опытных хирурга и выполнили первый этап спасения правой ноги пострадавшего мальчика: для восстановления кровотока установили временный протез бедренной артерии. Их сменила бригада ортопедов-травматологов детской больницы во главе с Павлом Авдейчиком. Им предстоял металлоостеосинтез перелома бедренной кости: ее отломки зафиксировали с помощью металлоконструкции. Затем у операционного стола снова встали сосудистые хирурги и с использованием в качестве протеза участка большой подкожной вены окончательно восстановили целостность артерии и кровоток. Далее травматологи занимались фиксацией перелома левого бедра. В этом случае фиксацию костных отломков провели по малоинвазивной технологии: с использованием специального внутрикостного стержня под рентгенконтролем в операционной.
Почти семь часов обеспечивала анестезиологическое пособие и интенсивную терапию бригада анестезиологов-реаниматологов под руководством исполняющей обязанности заведующей отделением Наталии Омельченко. Поддерживал коллег сотрудник кафедры анестезиологии и реанимации ГрГМУ Валерий Кажина.
Как сейчас признаются врачи, из-за тяжелого характера травмы и продолжительности ишемии конечности существовал высокий риск ампутации. Очень сложным был этап послеоперационной интенсивной терапии.
– Мы сделали все возможное, чтобы спасти ногу ребенка. Только препаратов крови, использованных в первый операционный день, во время проведения интенсивной терапии и последующих хирургических вмешательств, понадобилось около шести объемов циркулирующий крови. Новейшие антибактериальные препараты, в том числе и из группы резерва, респираторная поддержка, высокообъемная замена плазмы, парентеральное питание, кардиотоническая терапия, обезболивание и нахождение в кровати, создающей эффект невесомости, – задействовали все возможности поддержки жизненных сил детского организма, – рассказывает главный врач.
Состояние усугубляло то, что из-за длительного периода ишемии пострадали мышцы голени и бедра. Для контроля жизнеспособности мягких тканей были ежедневные многократные перевязки под наркозом с частичным удалением омертвевших мышц. С этой сложной задачей справился доцент кафедры детской хирургии Александр Глуткин.
-– Провели более двух десятков консилиумов с участием специалистов нашей больницы и сотрудников профильных кафедр медуниверситета, – отмечает Александр Козич. – Как и положено в столь сложных случаях, были на постоянной связи с коллегами из РНПЦ травматологии и ортопедии, РНПЦ детской хирургии, кафедры детской анестезиологии и реанимации БелМАПО. Тактика проводимого консервативного и хирургического лечения от момента поступления по настоящее время была признана верной. Лечение проводилось и сейчас продолжается в полном объеме в соответствии с клиническими протоколами Министерства здравоохранения.
Практически после двух месяцев лечения в отделении анестезиологии и реанимации мальчика уже перевели в хирургическое отделение. Сегодня врачи с уверенностью могут сказать: ногу ребенку удалось сохранить и он сможет ходить. Травматологам осталось извлечь из нее пластины, которыми зафиксированы кости. А реабилитологам предстоит поработать, чтобы максимально восстановить функции пострадавшей конечности.
На большую предстоящую реабилитационную работу настроены и родители мальчика. Все время, пока в детской больнице вели борьбу за его спасение, они были рядом. И как только появилась возможность, навещали сына каждый день.
Разговариваем с мамой Влада. Молодая женщина признается: ей очень тяжело вспоминать пережитое. Да и сегодня еще не ушла тревога, хотя врачи заверяют – самое страшное уже позади. Она отмечает не только титаническую работу медиков, но и поддержку и понимание – самый тесный контакт существовал постоянно, родители были в курсе, какие операции проходят и как чувствует себя их сыночек.
Судя по рассказам мамы и медиков, пятилетний мальчишка все время вел себя, можно сказать, героически. А сколько было радости, когда, видимо, услышав из разговора врачей, сообщал маме, что ему осталась только «финишная операция». Конечно, до полного финиша еще далеко, но самый главный этап с помощью профессионалов областной детской больницы пройден успешно.
Бесспорно, большую роль в успехе лечения сыграли современное инструментальное и медикаментозное оснащение Гродненской областной детской клинической больницы, а также высокая квалификация специалистов.
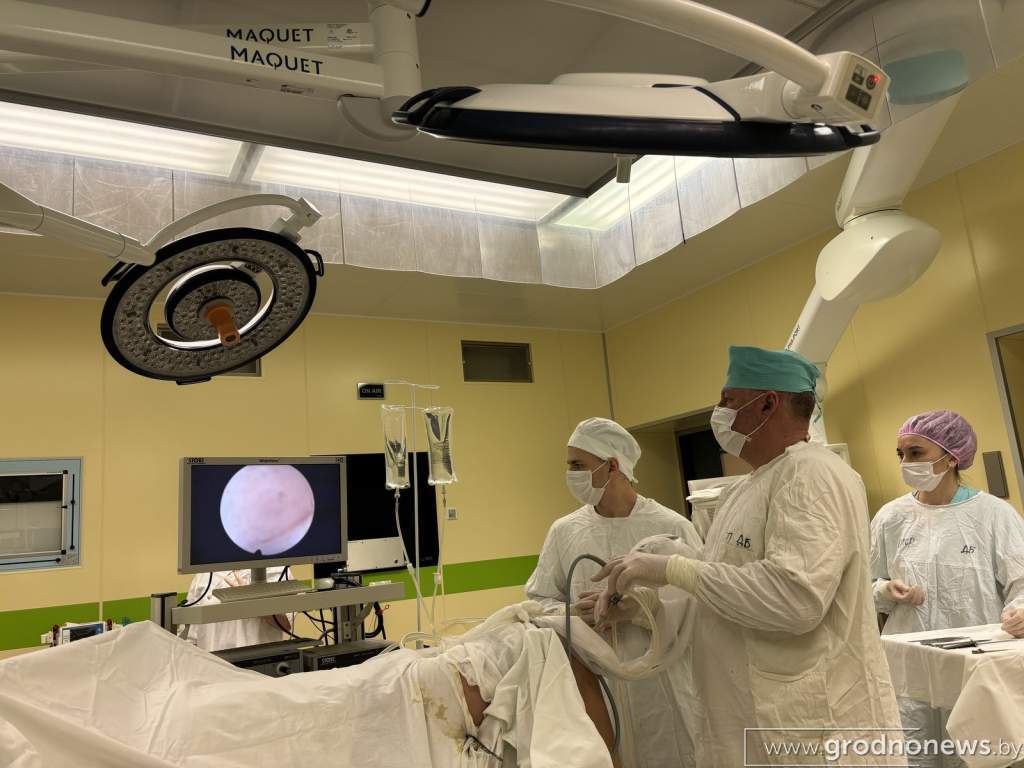
Профессионалы и изобретатели
В отделении травматологии и ортопедии областной детской больницы внедрено более 70 новых методов диагностики и лечения маленьких пациентов с травмами и заболеваниями костей, мышц, сухожилий и суставов. Значительная часть из них – собственного авторства. Зачинателем ряда инноваций является и непосредственно реализует их заведующий отделением Леонид Сычевский.
Первая собственная методика была запатентована десять лет назад. С тех пор счет операций по хирургическому лечению плоскостопия по новому методу идет на сотни. Небольшой имплант способен исправить дефект, который не просто мешает ребенку, а с возрастом грозит инвалидностью.
Со всей республики в Гродненскую областную детскую клиническую больницу обращаются пациенты для хирургической коррекции воронкообразной деформации грудной клетки. В отделении Сычевского используют не только уникальную методику, но и конструкции и инструментарий собственной разработки. Поясним: воронкообразная деформация грудной клетки – порок развития, при котором из-за западения грудины и передних отделов ребер происходят функциональные нарушения в работе дыхательной и сердечно-сосудистой систем. Кроме медицинского, есть еще и эстетический аспект.
Врожденную воронкообразную грудную клетку гродненские врачи корректируют малоинвазивно, то есть щадящим способом, обеспечивающим меньшее вмешательство в организм, чем применяемые для той же цели открытые операции. Современный аппарат – торакоскоп – позволяет с большой точностью видеть, как становится специальная пластина. Это, а также разработанная гродненцами конструкция исключают вероятность грозных осложнений. Как показывала практика, всевозможные риски, вплоть до повреждения легких и сердца, возможны при выполнении такого вмешательства по иным методикам.
В отделении выполняются операции без разреза или с минимальным доступом на коленных и тазобедренных суставах. Проводится остеотомия таза как при врожденных аномалиях, так и при детском церебральном параличе. Кстати, чтобы максимально щадяще изменить форму деформированного сустава, гродненские специалисты разработали и используют специальный инструмент.
Собственное предложение гродненских травматологов касается операции по удлинению конечностей. Такие операции выполнялись и раньше, но, чтобы растянуть кость, пациенту приходилось месяцами носить аппарат Илизарова. Гродненскими врачами используется новая методика – кость растягивается на внутрикостном стержне легким рамочным аппаратом, стержень блокируется, аппарат снимается. Две-три недели – и пациент уходит домой без аппарата, без гипса, на ровных ногах.
Так же быстро и эффективно с использованием современных технологий справляются с переломами костей, корректируют их при косолапости.
Заведующий отделением рассказывает, что возможности оказания помощи юным пациентам несоизмеримо выросли после того, как в свое время отделение травматологии и ортопедии для детей переехало в новый хирургический корпус детской больницы из БСМП. Сейчас в помощь врачам магниторезонансная и рентгенкомпьютерная томографии, УЗИ суставов (сонография), электронейромиография, позволяющая определить сократительную способность мышц и состояние нервной системы, педобарография, которая информирует о возможностях функций стопы. Современная «начинка» и в операционных. Высокоуровневое оборудование в сочетании с профессионализмом медицинских работников позволяют проводить весь спектр диагностических и лечебных мероприятий в области ортопедии и травматологии, а также детской хирургии, анестезиологии и реанимации на самом высоком уровне.